2026年3月21日,是第26个世界睡眠日,今年的主题是“优质睡眠 美好生活”。一夜好眠,是每个人都向往的事。然而,这个简单的愿望常常因为情绪问题的介入而变得遥不可及。今天,我们就来聊聊这对“难兄难弟”的关系。
什么样的睡眠算得上“优质”?
睡眠质量是个人对睡眠体验各方面的自我满意度,主要包含四大属性:睡眠效率、入睡潜伏期、睡眠时长及入睡后清醒时间。根据美国国家睡眠基金会(National Sleep Foundation)建议,以下指标代表睡眠质量良好[1-3]:
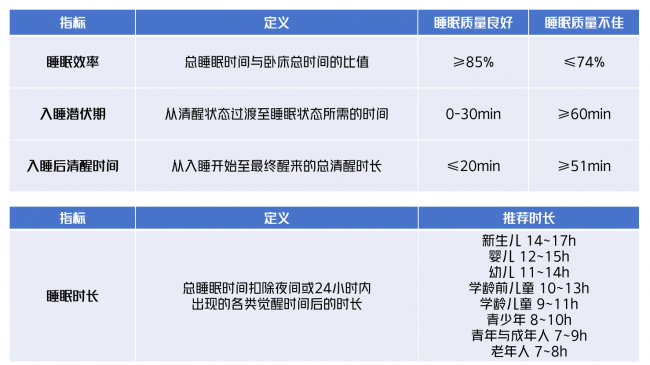
图1.睡眠质量的关键指标[1-3]
优质睡眠会带来诸多积极影响,如睡醒后精力恢复、生理反射正常、人际关系和谐;反之,则可能导致疲劳、易怒、日间功能障碍、反应迟缓以及咖啡因/酒精摄入量增加[1]。
情绪如何影响我们的睡眠?
睡眠与情绪就像一对“连体婴”,互相影响。研究显示:约70%以上的抑郁患者伴有失眠症状;失眠伴焦虑的患者占20%~30%[4]。
焦虑会激活你的“压力系统”[5],使身体处于警觉状态,导致入睡困难,或者睡眠变浅[6,7]。抑郁则会扰乱生物钟[8],从而破坏睡眠连续性,降低睡眠深度和改变睡眠结构[9]。
反过来,失眠也可以成为情绪问题的“助推器”,形成一个“恶性循环”[10]。
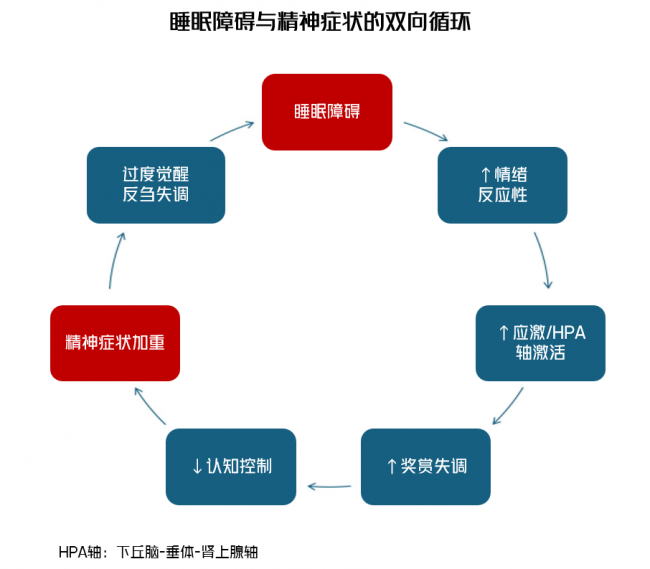
图2.睡眠障碍与精神症状的双向循环[10]
如何打破失眠与抑郁/焦虑的恶性循环?
1. 调整生活习惯:如保持规律的作息、锻炼与饮食;营造舒适的睡眠环境;减少烟酒和咖啡的摄入;避免白天打盹;别把问题带到床上;在难以入睡时,不要试图入睡等[4]。

图3.调整生活习惯(AI生成)
2. 心理行为治疗:目标是转变对失眠的不良认知和行为习惯,增强睡眠驱动力,巩固昼夜节律,降低过度觉醒和焦虑。以失眠的认知行为治疗(CBT-I)为代表,还包括正念疗法、音乐疗法、催眠疗法等[11]。
3. 药物治疗:目标是改善睡眠质量和(或)延长有效睡眠时间,实现疗效与不良反应的平衡,预防失眠慢性化,降低共病风险,提高生活质量。其中,具有镇静作用的抗抑郁药尤其适用于伴有抑郁和(或)焦虑症的失眠患者,包括曲唑酮、多塞平和米氮平[11]。
药物治疗如何改善睡眠与情绪?
曲唑酮属于5-羟色胺(5-HT2)拮抗剂/再摄取抑制剂(SARIs),可作用于多种神经递质的受体,具有阻断5-HT转运体(SERT)、5-HT2受体、肾上腺素α1受体和组胺受体1(H1)的作用[12]。
多项研究显示,曲唑酮对失眠、抑郁障碍、焦虑障碍具有较好的疗效[13-15]:
对于失眠患者,曲唑酮有助于改善睡眠结构,包括增加总睡眠时间、非快速眼动睡眠N3期(深睡眠),降低持续睡眠潜伏期、非快速眼动睡眠N1期、觉醒次数和入睡后觉醒时间[13]。
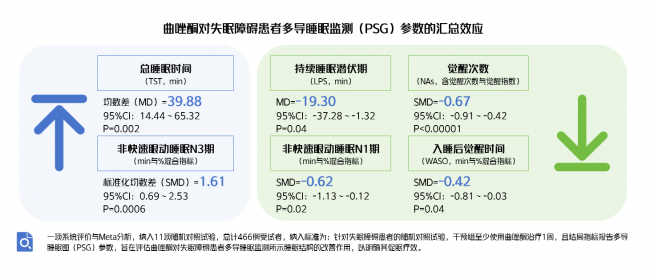
图4.曲唑酮对失眠障碍患者多导睡眠监测(PSG)参数的汇总效应[13]
对于抑郁障碍患者,曲唑酮有助于改善睡眠质量,并减轻抑郁严重程度[14]。
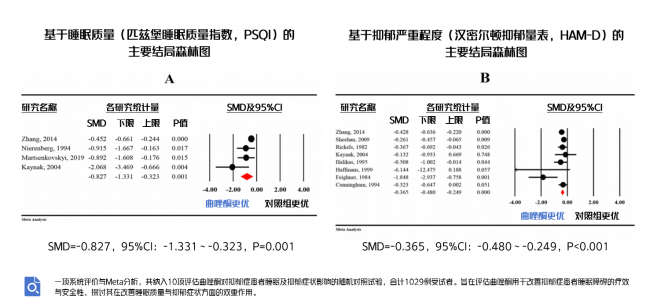
图5.曲唑酮对睡眠质量和抑郁严重程度的改善效果[14]
对于焦虑障碍患者,曲唑酮组的汉密尔顿焦虑量表(HAMA)评分变化从治疗第1周起即有显著意义。此外,与阿普唑仑组比较,曲唑酮组的HAMA评分变化在第2周和第4周时均有显著意义[15]。
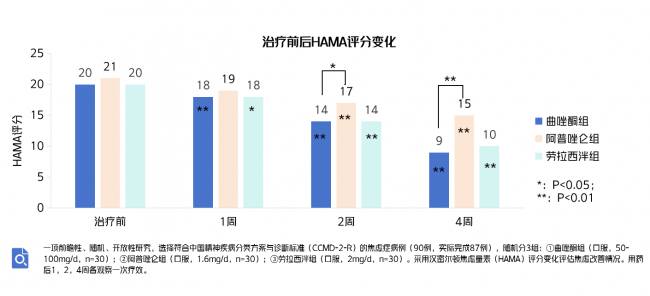
图6.治疗前后HAMA评分变化[15]
多塞平属于三环类抗抑郁药,具有明显的抗组胺作用,用于治疗以睡眠维持困难为特征的失眠,可以改善成年和老年慢性失眠患者的睡眠[16]。
米氮平属于特异性5-羟色胺能抗抑郁剂(NaSSA),能快速镇静,改善睡眠,增加慢波睡眠,有助于睡眠持续,适用于浅睡眠增加、早醒及失眠伴焦虑抑郁的患者[16]。
以上药物作为另一种抗抑郁药的辅助或增效治疗时,剂量宜小。具体应结合个体特点[11]。
如果您正经历“睡不着”与“心好累”的双重困扰,请不要独自硬扛。
寻求专业帮助,从今夜开始尝试一个改变,优质的睡眠和美好的生活,都值得您去争取。
今夜,愿你好眠。
「本文仅为医药科普知识介绍,不作为用药推荐或广告用途。文中提及的药品均为处方药,请广大读者务必严格遵守医嘱,并在专业医生指导下进行诊疗,切勿自行购药使用。」

参考文献:
1. Nelson KL, et al. Nurs Forum. 2022 Jan;57(1):144-151.
2. Ohayon M, et al. Sleep Health. 2017 Feb;3(1):6-19.
3. Hirshkowitz M, et al. Sleep Health. 2015 Dec;1(4):233-243.
4. 中华医学会神经病学分会,等.中华神经科杂志,2020,53(8):564-574.
5. Vinkers CH, et al. J Affect Disord. 2021 Mar 15;283:139-146.
6. Narisawa H. Tohoku J Exp Med. 2013 Sep;231(1):37-43.
7. Cox RC, et al. Sleep Med Rev. 2020 Jun;51:101282.
8. 张成宇,等.神经损伤与功能重建,2026,21(01):29-33+62.
9. Hutka P, et al. Int J Mol Sci. 2021 Jan 29;22(3):1333.
10. Hyndych A, et al. PLOS Ment Health. 2025 Dec 31;2(12):e0000531.
11. 中国睡眠研究会.中华医学杂志,2025,105(34):2960-2981.
12. 海峡两岸医药卫生交流协会睡眠医学专业委员会 . 中华医学杂志, 2022, 102(7): 468-478.
13. Zheng Y, et al. Sci Rep. 2022 Aug 24;12(1):14453.
14. Hameed AK, et al. Psychopharmacology (Berl). 2025 Oct 13.
15. 吴恺,等.中国新药与临床杂志,2000,(05):391-393.
16. 中华医学会神经病学分会睡眠障碍学组.中华神经科杂志,2024,57(6):560-584.